乳がんの診断について南雲吉則医師が詳しく解説|ナグモクリニック 東京・名古屋・大阪・福岡
乳がんの診断
「乳がんです」と言われても、「本当かな?」と思え!
医師から「乳がんです」と言われたら、「もうだめだ」と観念してしまう人が多いようです。そのため「あとはすべてお任せします」の“お任せ医療”になってしまうのです。手で触っただけで「乳がんです」と言われても、「本当かな?」と思う気持ちが大切です。その気持ちがより正確な診断を生み、「がんならばどれだけの広がりをもっているの?」という新たな疑問を生み、「それならばこういう治療が可能なのでは?」という要望も生まれるのです。
- 目次
-
- 1.乳がんの検査はどのように進められますか?
- 2.触診とレントゲン検査で「乳がんではない」と言われました。本当でしょうか?
- 3.マンモグラフィ(乳房のレントゲン検査)で「間違いなくがんだ」と言われました。本当でしょうか?
- 4.乳がんの直接診断にはどのようなものがありますか?
- 5.針生検の結果、乳がんと診断され、「早く手術しないと針を刺したところからがん細胞が身体中にばらまかれてしまうよ!」と言われましたが本当ですか?
- 6.細胞診で「乳がんだ」と言われました。これは間違いないでしょうか?
- 7.細胞診でクラス2と言われました。これは正常でしょうか?
- 8.細胞診でクラス3と言われました。どうしたらよいでしょうか?
- 9.細胞診でクラス4と言われました。これは乳がんですよね?
- 10.細胞診でクラス5が出ました。間違いなく乳がんでしょうか?
- 11.生検で乳がんではないと言われました。本当に大丈夫でしょうか?
- 12.生検で「乳がんだ」と言われました。間違いなく乳がんでしょうか?
- ワンポイントアドバイス 乳腺の代表的な良性腫瘤
- ワンポイントアドバイス 乳がんの遺伝子診断
1.乳がんの検査はどのように進められますか?
①問診
まず以下の質問を受けます(受診の前にまとめておきましょう)。
- 症状がいつどのように現れ、どのように変化してきたか?
- 他にどこの病院をいつ受診してどんな検査をしたか、その結果は?
- これまでにした大きな病気やアレルギーは?
- 血のつながりのある人に乳がん経験者がいるか?
②視診・触診
両側の乳房と乳頭にくぼみがないか観察します。両側の乳房と、脇の下(腋窩)と首(鎖骨上)の リンパ節をよく触ります。
③マンモグラフィー
乳房を板で挟んで写すレントゲン検査です。
④超音波検査
乳房に超音波を当てて、体内のしこりをモニター画面に映し出す診断法です。超音波で観察しながら針で組織や細胞を採取することもできます。
2.触診とレントゲン検査で「乳がんではない」と言われました。本当でしょうか?
乳がんの診断には直接診断と間接診断があります。
- 間接診断
- 問診、触診、レントゲンや超音波の画像診断があります。
- 直接診断
- しこりから細胞または組織を取って、病理医が顕微鏡でがんの有無を診断します。確定診断とも言います。
専門医が行った間接診断で異常がない場合は、それ以上の検査をする必要はありません。
もちろん、どんな医師にも見落としはありますから、間接診断だけで「絶対に」と言いきることはできません。確定診断のためには直接診断が必要です。しかし、直接診断は痛みを伴う検査ですから、そのたびに直接診断をしていたのでは患者さんの負担も大きくなります。
- もし診断医が乳がんの専門医であれば、数カ月後にもう一度診てもらうだけで十分です。
- もし診断医が乳がんの専門医でないときには、専門医を受診してください。
3.マンモグラフィ(乳房のレントゲン検査)で「間違いなくがんだ」と言われました。 本当でしょうか?
どんな専門医でもマンモグラフィだけで「間違いない」とは言えません。
- 集団検診のマンモグラフィーでは約6%に異常が指摘されますが、それが乳がんである確立は6%以下であると報告されています。
- 精密検査用マンモグラフィで乳がんと診断されたうち、本当に乳がんであるのはわずか15~30%です。
乳がんの疑いがあるときは「細胞診」または「組織診」による直接診断が必要です。

4.乳がんの直接診断にはどのようなものがありますか?
①細胞診
外来で短時間のうちに行える検査で、手術ではありません。
- 穿刺吸引細胞診
- 注射器でしこりの中の液体や細胞を採取します。
- 分泌物の細胞診
- 乳汁中に乳がん細胞がないか調べます。
②組織診
以下の方法でしこりの一部またはすべてを切除します。
- 針生検
- 特別な針を用いてしこりから組織の一部を取ります。しこりを手で触れにくいときは超音波やレントゲン透視下で観察しながら行うこともあります。
- 外科生検
- 手術でしこりをくりぬいて取る「検査」です。取りきれていればこれが「治療」ともなるため、外科生検は取り残しなく取ってもらうことが必要です。
5.針生検の結果、乳がんと診断され、「早く手術しないと針を刺したところからがん細胞が身体中にばらまかれてしまうよ!」と言われましたが本当ですか?
乳がん国際ガイドラインもこう言っています。「細胞診や針生検をしたことによってがん細胞がばらまかれたという報告はありません」
「早くしないとがんが散らばる」と言って入院や手術を急がせる医師は、患者さんからセカンドオピニオン(他の医師の意見)を受ける機会を奪って、逃がさないためにこう言っているのです。 入院をせかされたら「その前にセカンドオピニオンを受けたいので協力していただけますか?」と言いましょう。
6.細胞診で「乳がんだ」と言われました。これは間違いないでしょうか?
細胞診は5段階に評価されます。クラス1、2は良性。クラス4、5は悪性。クラス3は灰色病変、つまり良・悪性の判断がつかないものです。あなたはクラスいくつと言われたのでしょうか。細胞診を行ったときは、必ずクラスいくつかを聞いて、結果のコピーをもらってください。
7.細胞診でクラス2と言われました。これは正常でしょうか?
細胞診のクラス1、2は良性ですが、良性すなわち正常ではありません。良性の腫瘍(しこり)もあるのです。またがんの部分が正確に採取されていない場合もあります。あわてて手術する必要はありませんが、定期的な検診が必要です。次のような場合は切除(手術で取り除くこと)が考慮されます。
- たとえ良性でもどんどん大きくなってくるとき。
- 臨床症状や間接診断から悪性が否定できないとき。
- 定期検診をしたくないとき。
8.細胞診でクラス3と言われました。どうしたらよいでしょうか?
細胞を取ってみても良・悪性の判断がつかないときクラス3と判定します。通常は数ヵ月後に再検査が行われますが、次のような場合は針生検または外科生検が計画されます。
- 何度細胞診を行ってもクラス3が出るとき。
- 細胞診でこれ以上の情報が得られないと判断したとき。
9.細胞診でクラス4と言われました。これは乳がんですよね?
細胞診でクラス4、5は悪性です。しかし病理医がクラス5と付けずに4と付けたのには、次のような理由があるはずです。
- いくつかの悪性の所見はあるがすべて揃っていないとき。
- 乳がんの中でもおとなしい性格のとき。
- 乳がんではない可能性があるとき。
実際に乳がんの細胞診でクラス4と言われて乳房を全部取ってみたところ、乳がんがなかったという話があります。つまり「きわめて乳がんが疑わしいががんでない場合もある」ととらえるべきです。クラス4のときは、あわてて全摘を受けずに針生検または外科生検をしましょう。
10.細胞診でクラス5が出ました。間違いなく乳がんでしょうか?
専門医の触診とレントゲン、超音波検査、細胞診のいずれもが乳がんと診断したときは乳がんである確立は99%以上です。
逆にいずれの検査も良性のとき乳がんである確立は0.5%以下です。
細胞診でクラス5が出た時は乳がんの治療計画を立てなければなりません。ただし、次のような場合は針生検または外科生検が必要です。
11.生検で乳がんではないと言われました。本当に大丈夫でしょうか?
生検は組織診とも言われ確定診断です。生検で乳がんでないと言われれば乳がんではありません。ただし、乳がんの患者さんは以前に同じ部位の生検を受けていることが多いのです。「そのときは悪い物ではないと言われました」というのですが、「では何だと言われましたか?」と聞くとわからないと言うのです。これでは以前からあったものとの因果関係はわかりません。生検をしたら必ず結果のコピーをもらって、保存しておいてください。
12.生検で「乳がんだ」と言われました。間違いなく乳がんでしょうか?
生検は確定診断です。生検で乳がんだと言われたら間違いなく乳がんです。あわてずに次の作戦を立てなければなりません。
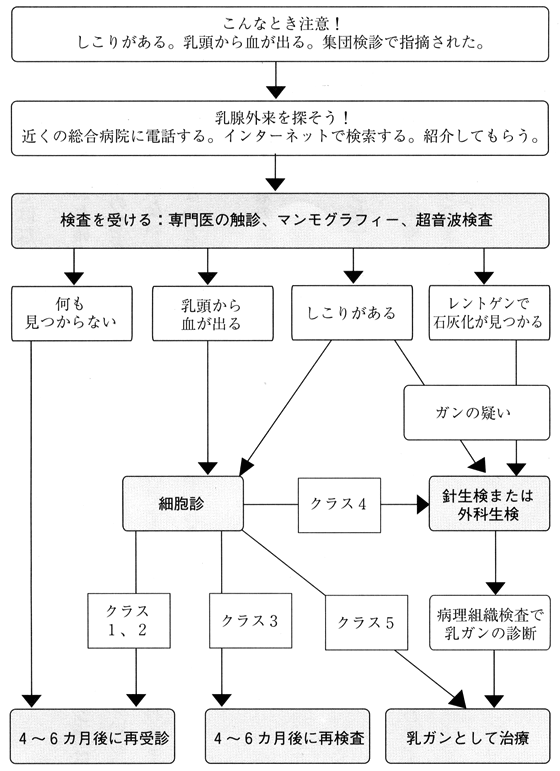
図1-1 乳がんの診断法
ワンポイントアドバイス
乳腺の代表的な良性腫瘤
- ①線維腺腫
- 触診上は丸く境界明瞭で、弾性があり、可動性に富んでいます。この腫瘤は10代以後、20~30歳代の女性に多く発症します。がんに変化することはありませんが、大きくなってから取ると傷も大きくなるので、急に大きくなってきたものや、すでに大きいものは切除が必要です。最近では乳房に傷を付けずに脇の下からとる方法も報告されています。
- ②乳腺症
- 多くは痛みを訴えます。疼痛は周期的で排卵時から増強し始め、月経開始とともに消退します。痛みの持続はほんの数日の場合もあれば、数週間の場合もあります。通常は左右対称性に生じ、乳房の外側上方に最も多く起きます。良性や悪性の腫瘤はいずれも、より境界が明瞭ですが、乳腺症ははっきりとした境界を持ちません。線維腺腫よりも少し年齢を増した、30、40歳代に発症します。
- ③嚢胞
- 乳腺症の一症状です。丸く、境界明瞭で可動性があるように触れます。疼痛や圧痛を有することがあり、本来は柔らかいのに液体が緊満すると固くなることがあります。
- ④葉状腫瘍
- 30代以降に発生する柔らかい腫瘍です。顕微鏡で観察すると“葉”のように見えることから葉状腫瘍と呼ばれます。昔は葉状肉腫と呼んでいましたが、今は良性、悪性の葉状腫瘍に分類されています。急激に大きくなり、ときには乳房の大きさが倍以上になってから病院を訪れる人もいます。診断は針生検が有用ですが、良性と悪性が入り交じっていることが多いので、その判断は全部切除してみないとわからないことがあります。治療は良性の場合はしこりのくりぬきも行われますが、局所再発をきたしやすく、再発するたびに悪性度が増すことから、乳房の単純全摘術が行われることもあります。悪性とわかっているときには乳房単純全摘術を勧められますがリンパ節を取る必要はありません。放射線療法や抗がん剤の効果はありません。
ワンポイントアドバイス
乳がんの遺伝子診断
乳がんの一部は家族発生し、その半数近くの人がBRCA1、BRCA2というがん遺伝子を持っていることが明らかになりました。がん遺伝子異常は採血や口の中の粘膜で診断できます。そこで血縁者に2名以上の乳がん体験者がいる場合や、乳がん遺伝子の見つかった方がいる場合は遺伝子診断を勧められることもあるでしょう。遺伝子診断によって次のことが可能です。
- 家族の中から乳がん遺伝子を持つ人を発見する。
- 乳がん遺伝子を持つ人には検診を勧めることにより早期発見、早期治療が可能となる。
- さらに予防的にホルモン療法や両側乳房全摘術を行う。これらの治療により乳がんを予防することができます。その一方で次のような欠点もあります。
- がん遺伝子を持っているからといって必ずしもがんになるとは限らない。
- がん遺伝子を持っていないからといってがんにならないとは限らない。
- がん遺伝子を持っていると言われた人は一生がんの恐怖におびえなければならない。
- その情報が外部に漏れたとき、就職や結婚のうえで差別される恐れがある。
そのため、現時点での遺伝子検査は倫理上の問題があるといえます。医師は単なる学問的興味からがん患者さんおよびその家族に遺伝子検査を勧めるべきではありません。以上に述べたような利点と欠点を十分に説明したうえでの、本人の承諾とプライバシーの保護が前提となります。








